糖尿病ノート
6月2017
「米、玄米、雑穀」って?(管理栄養士)
2017.06.04
管理栄養士による食事に関するコラムです。
日本人は昔からコメと共に歩んできた人種です。
おなかを満たす為に食べられてきた時代から、白米が貴重なものへと変化し、
そして太る原因として敬遠され、今は健康の為として食べられる方、食べない方もいらっしゃいます。
コメそのものは何も変わっていません。私たちの環境と捉え方が変わってきているのが現状です。

「玄米、雑穀米を身体に良いから食べています。」と、よく聞きます。
では、何が良くて、どう良いのでしょう?
ただ良いからといって取り入れてはいませんか?
まずはそのものの特性を調べ、相手を知りましょう。
玄米は稲のもみ殻を除去したもので栄養素の詰まったぬか層ごといただきます。栄養価はとても豊富で食物繊維は白米の5倍以上にもなります。
雑穀は米・小麦を除いた穀類でやせた土壌や気候条件が良くない場所でも力強く育つことができ、大小さまざまな形があります。栄養価、食物繊維ともに玄米同様、高い値です。
そして白米は玄米のぬか層・胚芽部分を除去したもので、私たちが一番馴染みのある穀類です。
特徴を簡単にまとめてみました。
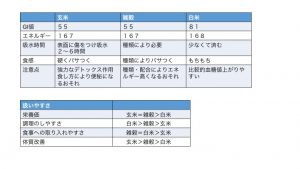
上に記載のものはごく一部なのですが、物事にはメリットもあればデメリットもあります。
食べ物も同じでこれが良いからといって、同じものばかり食べていては身体のどこかにひずみが出てきます。自分に合ったもの、目的に合ったものを選択できる力をつけていきませんか?私たちはその手助けができたらと思っております。
さらに詳しいことを知りたい方はクリニック管理栄養士まで。

管理栄養士 石田
カテゴリー|
